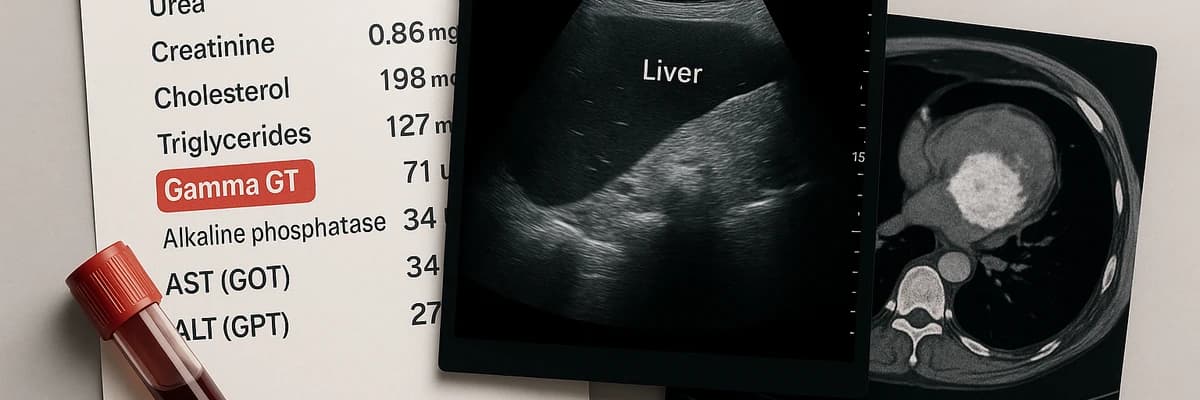
Introduction : comprendre le Gamma GT élevé
Recevoir des résultats sanguins montrant un Gamma GT élevé peut être angoissant. Beaucoup de patients découvrent ce terme pour la première fois lors d’une analyse de routine et se demandent immédiatement s’il s’agit d’une pathologie grave. La réalité est plus nuancée : les Gamma GT (gamma-glutamyl-transférase) sont des enzymes hépatiques qui augmentent pour diverses raisons. Comprendre ce que signifie leur élévation et surtout quels examens demander en cas de Gamma GT élevé est essentiel pour avancer sans paniquer.
Pourquoi cet article est-il important ? Parce que dans l’imaginaire collectif, un taux de Gamma GT élevé rime toujours avec alcoolisme ou maladie grave du foie. Pourtant, la médecine montre que d’autres facteurs existent : obésité, diabète, prise de médicaments, inflammation chronique… Il est donc dangereux de tirer des conclusions hâtives sans un bilan complet.
Cet article a pour objectif de détailler les examens utiles après un Gamma GT élevé. Vous découvrirez :
les causes possibles de cette anomalie biologique ;
les analyses sanguines complémentaires souvent prescrites ;
les examens d’imagerie médicale adaptés ;
les situations où un suivi spécialisé est indispensable ;
et enfin, les pistes pour agir concrètement sur votre mode de vie.
Transition : Avant d’entrer dans le détail des examens, il est utile de comprendre ce que mesure le Gamma GT, et pourquoi son taux peut grimper. Nous verrons ensuite comment les médecins procèdent pas à pas pour identifier l’origine du problème.
En résumé pour cette introduction :
- Le Gamma GT est un marqueur d’alerte, pas un diagnostic en soi.
- Son élévation doit être confirmée par d’autres examens.
- Le rôle du patient est de consulter rapidement un professionnel pour ne pas ignorer un signal précoce.
👉 C’est justement ce que nous allons explorer ensemble. Dans la partie suivante, nous verrons en détail les causes d’un Gamma GT élevé et pourquoi elles justifient une exploration médicale complète.
Pourquoi un Gamma GT peut-il être élevé ?
Comprendre les causes d’un Gamma GT élevé est la première étape avant de parler d’examens. En effet, ce marqueur biologique ne s’élève jamais par hasard. Il traduit toujours une réaction du foie face à une agression ou un déséquilibre.
Le Gamma GT est un signal d’alerte, mais il n’est pas spécifique. Cela signifie qu’il peut grimper dans de nombreuses situations, parfois bénignes, parfois graves. C’est pour cela que les médecins s’appuient sur un panel plus large d’examens pour affiner leur diagnostic.
Les principales causes de Gamma GT élevé se classent en quatre grandes catégories :
La consommation d’alcool : cause la plus fréquente, même à petites doses mais répétées.
Le surpoids et le syndrome métabolique : liés à la stéatose hépatique (foie gras).
Les médicaments et substances toxiques : certains traitements impactent directement le foie.
Les maladies hépatiques chroniques : hépatites, cirrhose, cholestase, etc.
1. La consommation d’alcool
L’alcool est la cause numéro 1 d’un Gamma GT élevé. Même sans excès visible, une consommation régulière suffit à perturber le foie. Selon Santé Publique France, environ 23,7 % des adultes en France présentent une consommation d’alcool à risque (source).
Concrètement, le foie doit métaboliser l’alcool en acétaldéhyde, une substance toxique. Cette tâche répétée fatigue les cellules hépatiques et déclenche une libération accrue de Gamma GT. Le problème : même après l’arrêt de l’alcool, les Gamma GT peuvent rester élevés plusieurs semaines, ce qui nécessite un suivi médical.
Transition : Mais l’alcool n’est pas le seul responsable. De plus en plus de cas sont liés au mode de vie moderne.
2. Le surpoids et la stéatose hépatique
Le « foie gras » ou stéatose hépatique non alcoolique est une autre cause fréquente d’élévation du Gamma GT. Elle touche particulièrement les personnes en surpoids, diabétiques ou sédentaires. Selon l’Inserm, près de 25 % de la population mondiale souffrirait de stéatose hépatique (source).

Dans ce cas, l’accumulation de graisses dans le foie perturbe son fonctionnement. Le Gamma GT grimpe en réaction à cette surcharge. Le danger est l’évolution vers une NASH (stéatohépatite non alcoolique), qui peut déboucher sur une fibrose, voire une cirrhose.
Transition : À côté de ces causes « métaboliques », certains médicaments peuvent également jouer un rôle majeur.
3. Les médicaments et substances toxiques
Beaucoup de patients ignorent que certains médicaments prescrits au long cours peuvent faire grimper les Gamma GT. Parmi eux :
Les antiépileptiques (phénytoïne, carbamazépine).
Certains antibiotiques (rifampicine, érythromycine).
Les antidépresseurs tricycliques.
Les statines (traitement du cholestérol).
Ces molécules sollicitent le foie, qui répond par une production accrue d’enzymes, dont les Gamma GT.
Transition : Enfin, il existe des causes purement pathologiques, qui doivent être explorées avec soin.
4. Les maladies hépatiques chroniques
Les maladies du foie sont évidemment une cause importante. L’élévation des Gamma GT peut être liée à :
Une hépatite virale (B ou C).
Une cholestase (obstruction des voies biliaires).
Une cirrhose, souvent conséquence d’années d’agressions.
Un cancer du foie (hépatocarcinome).
Dans ces cas, le Gamma GT est rarement isolé. Il s’accompagne d’autres anomalies biologiques (ALAT, ASAT, bilirubine).
- Le Gamma GT élevé n’a pas une seule cause, mais plusieurs possibles.
- Le rôle du médecin est de trier entre ces hypothèses grâce à des examens adaptés.
- C’est pourquoi il est dangereux de s’autodiagnostiquer.
👉 Dans la partie suivante, nous allons voir en détail quels examens sanguins complémentaires sont essentiels pour comprendre l’origine d’un Gamma GT élevé.
Les examens sanguins complémentaires indispensables
Quand un médecin détecte un Gamma GT élevé lors d’une analyse, la première étape est presque toujours de compléter le bilan sanguin. Pourquoi ? Parce que les Gamma GT, à eux seuls, ne suffisent pas à identifier la cause. Ils indiquent simplement une souffrance hépatique.
Transition : Les médecins prescrivent donc un panel d’analyses complémentaires. Celles-ci permettent d’orienter le diagnostic vers une atteinte hépatique, biliaire, ou métabolique. Voici les principaux examens.
1. Les transaminases (ALAT, ASAT)
Les transaminases sont les « cousines » des Gamma GT.
- Les ALAT (alanine aminotransférase) sont très spécifiques du foie.
- Les ASAT (aspartate aminotransférase) reflètent à la fois le foie, les muscles et le cœur.
En pratique, un taux élevé de Gamma GT + ALAT oriente vers une atteinte hépatique directe. En revanche, un Gamma GT élevé + ASAT peut révéler aussi bien une souffrance musculaire qu’hépatique. D’où l’importance de l’interprétation croisée.
Exemple concret : une hépatite virale entraîne presque toujours une hausse conjointe des ALAT et ASAT. En revanche, une consommation d’alcool chronique donne un profil particulier : ASAT > ALAT, avec Gamma GT élevé.
2. Les phosphatases alcalines
Les phosphatases alcalines (PAL) sont un autre marqueur clé. Elles augmentent surtout en cas de problème des voies biliaires (obstruction, calculs, cholestase).
Lorsque Gamma GT et PAL sont élevés simultanément, le médecin pense à une atteinte cholestatique. Cela oriente rapidement vers des examens d’imagerie (échographie, scanner).
Transition : Pour compléter ce tableau, un autre paramètre est scruté avec attention : la bilirubine.
3. La bilirubine
La bilirubine est un pigment issu de la dégradation des globules rouges. Sa valeur est très utile car elle reflète la capacité du foie à excréter la bile.
Une bilirubine élevée associée à un Gamma GT élevé évoque une obstruction biliaire ou une maladie hépatique avancée. Elle se manifeste parfois cliniquement par un ictère (jaunisse).
Point clé : Gamma GT élevé + bilirubine élevée = alerte, consultation rapide nécessaire.
4. Les protéines totales et l’albumine
Le foie ne sert pas seulement à filtrer. C’est aussi une véritable « usine » de fabrication de protéines. Parmi elles, l’albumine est essentielle au transport de nombreuses molécules dans le sang.
Une baisse de l’albumine, associée à un Gamma GT élevé, peut révéler une atteinte chronique et sévère du foie. Cela signifie que la fonction de synthèse est déjà compromise.
5. Le bilan lipidique et glycémique
Pourquoi demander un bilan lipidique et glycémique ? Parce qu’un Gamma GT élevé peut être la conséquence d’un syndrome métabolique. Ce syndrome regroupe :
un excès de cholestérol et triglycérides,
un surpoids abdominal,
une résistance à l’insuline (diabète de type 2).
Dans ce contexte, le Gamma GT devient un marqueur indirect de surcharge graisseuse du foie (stéatose).
6. Le bilan sérologique hépatique
Enfin, le médecin peut demander des sérologies pour rechercher une hépatite virale. Les hépatites B et C sont particulièrement concernées car elles peuvent évoluer silencieusement pendant des années.
Le Gamma GT n’est pas spécifique d’une hépatite, mais il en est souvent un signal précoce associé aux ALAT/ASAT.
- Le Gamma GT doit toujours être interprété avec d’autres analyses.
- Les examens complémentaires permettent de savoir si l’atteinte est hépatique, biliaire, métabolique ou virale.
- Seul ce faisceau d’indices biologiques peut guider la suite du diagnostic.
👉 Dans la partie suivante, nous explorerons les examens d’imagerie, qui permettent de visualiser directement l’état du foie et d’affiner encore le diagnostic.
Examens d’imagerie pour explorer le foie
Après les bilans sanguins, l’étape suivante consiste à visualiser le foie. Les chiffres ne suffisent pas toujours. Les examens d’imagerie permettent de vérifier l’aspect du foie, d’identifier une éventuelle surcharge graisseuse, une obstruction biliaire ou même une tumeur.
Transition : Chaque technique d’imagerie a ses avantages, ses indications, et ses limites. Voici un panorama détaillé des examens les plus utilisés.
1. L’échographie abdominale
L’échographie est l’examen de première intention. Elle est simple, indolore, peu coûteuse et largement disponible. Elle utilise des ultrasons pour produire des images en temps réel du foie, de la vésicule biliaire et des voies biliaires.
Pourquoi est-elle si utile ?
- Elle détecte la stéatose hépatique (foie gras).
- Elle identifie des signes de cirrhose (foie irrégulier, nodulaire).
- Elle visualise une obstruction biliaire (calcul, dilatation des voies).
Ses limites : elle ne permet pas de détecter toutes les lésions, surtout si elles sont petites ou situées dans des zones difficiles d’accès.
2. Le scanner (CT-scan) abdominal
Le scanner est souvent demandé en deuxième intention, si l’échographie révèle une anomalie suspecte. Il utilise des rayons X pour obtenir des images précises en coupe du foie et de l’abdomen.
Ses atouts : - Très précis pour visualiser la taille du foie et sa texture.
- Permet de détecter tumeurs, métastases et anomalies vasculaires.
- Évalue aussi les autres organes voisins (pancréas, reins).
Ses inconvénients : l’irradiation aux rayons X et l’injection de produit de contraste iodé, parfois contre-indiquée (allergie, insuffisance rénale).
3. L’IRM hépatique
L’IRM est l’examen le plus précis pour explorer le foie. Elle utilise un champ magnétique et des ondes radio, sans irradiation.
Ses principaux avantages :
- Elle détecte très finement les lésions (tumeurs, fibroses, anomalies biliaires).
- Elle différencie les types de lésions (ex. bénignes vs malignes).
- Elle offre une cartographie détaillée des tissus hépatiques.
Ses limites : durée de l’examen (long, parfois inconfortable), coût plus élevé, contre-indications (pacemaker, implants métalliques).

4. La Fibroscan®
Le Fibroscan® est un examen plus récent et de plus en plus utilisé. Il ressemble à une échographie mais mesure la rigidité du foie.
Pourquoi est-ce intéressant ? Parce qu’un foie rigide indique une fibrose, voire une cirrhose. Cela permet d’éviter une biopsie dans certains cas.
Cet examen est rapide, indolore, non invasif. Mais il reste un outil de dépistage, à compléter par d’autres examens si nécessaire.
5. Les autres examens possibles
Dans des cas particuliers, d’autres techniques peuvent être utilisées : - Cholangiographie (imagerie des voies biliaires). - Scintigraphie hépatique (rare, recherche de tumeurs). - Angio-IRM (exploration des vaisseaux du foie).
Point important : tous ces examens sont prescrits de manière raisonnée, en fonction du contexte clinique. Le médecin choisit l’imagerie adaptée selon les résultats des analyses et les symptômes.
- L’imagerie est un complément indispensable aux analyses biologiques.
- Elle permet de « voir » ce que le sang suggère.
- Selon la gravité des résultats, le médecin peut aller plus loin avec un examen spécialisé comme la biopsie.
👉 Dans la prochaine partie, nous aborderons ces examens spécialisés ainsi que l’importance d’un accompagnement médical global pour agir sur le problème à sa source.
Examens spécialisés et accompagnement médical
Après les analyses biologiques et l’imagerie, certains cas nécessitent des examens spécialisés. Pourquoi ? Parce que malgré un bilan complet, l’origine exacte d’un Gamma GT élevé peut rester incertaine. Dans ces situations, le médecin doit aller plus loin.
Transition : Ces examens plus poussés permettent de confirmer un diagnostic et d’orienter la prise en charge. Mais au-delà du diagnostic, un suivi et un accompagnement adaptés sont essentiels pour agir durablement.

1. La biopsie hépatique
La biopsie du foie est le gold standard pour analyser l’état du foie. Elle consiste à prélever un petit fragment de tissu hépatique à l’aide d’une aiguille fine, sous anesthésie locale.
Pourquoi la pratiquer ?
- Pour confirmer une cirrhose.
- Pour caractériser une tumeur suspecte.
- Pour évaluer la sévérité d’une fibrose.
Cet examen reste rare car il est invasif. Grâce aux progrès de l’imagerie (IRM, Fibroscan®), il est aujourd’hui réservé aux situations où les autres examens ne suffisent pas. Mais il garde un rôle déterminant dans les cas complexes.
2. Le suivi médical et la prévention
Un Gamma GT élevé ne disparaît pas par magie. Il nécessite un suivi régulier avec un professionnel de santé. Selon le contexte, cela peut inclure :
Un suivi hépatologique spécialisé (maladies chroniques du foie).
Un suivi nutritionnel (stéatose, surpoids, diabète).
Un suivi addictologique (alcool, médicaments).
Point clé : la prise en charge ne se limite pas à poser un diagnostic. Elle doit inclure un accompagnement sur le mode de vie pour limiter les rechutes et améliorer la santé du foie.
3. L’importance de l’accompagnement sur la consommation d’alcool
Beaucoup de Gamma GT élevés sont liés, au moins en partie, à l’alcool. Même sans consommation massive, une régularité dans les apéritifs ou les verres quotidiens peut suffire à abîmer le foie. Selon Santé Publique France, l’alcool cause 41 000 décès par an en France (source).
Changer ses habitudes n’est pas simple. C’est pour cela que l’accompagnement est essentiel : suivi médical, thérapies cognitives, applications d’aide à la réduction. Pour aller plus loin, découvrez aussi ce qui se passe dans votre corps après 10 jours sans alcool et son impact sur les Gamma GT
4. Données clés à retenir
Voici quelques chiffres marquants sur la problématique Gamma GT et santé du foie :
Quelques chiffres clés
23,7%
Adultes français avec consommation d’alcool à risque (Santé Publique France)
41 000
Décès annuels liés à l’alcool en France (SPF, 2023)
25%
Population mondiale touchée par la stéatose hépatique (Inserm)
5. L’apport d’Option Zero
C’est dans ce contexte qu’intervient notre application Option Zero. Elle ne remplace pas un médecin, mais elle complète le suivi médical. Elle vous aide à :
Évaluer votre consommation d’alcool en toute transparence.
Suivre vos habitudes grâce à un tableau de bord clair.
Ajuster vos comportements à votre rythme, sans culpabilité.
- Les examens spécialisés, comme la biopsie, confirment les cas complexes.
- Le suivi médical est indispensable, au-delà des analyses ponctuelles.
- L’accompagnement sur les habitudes de vie, notamment la consommation d’alcool, fait toute la différence.
👉 Dans la prochaine et dernière partie, nous verrons comment agir concrètement face à un Gamma GT élevé et pourquoi il est vital de ne pas attendre pour consulter et changer ses habitudes.
Conclusion : agir face à un Gamma GT élevé
Recevoir des analyses montrant un Gamma GT élevé n’est jamais anodin. Ce résultat est un signal d’alerte, pas une condamnation. Mais il doit toujours être pris au sérieux.
Rappel essentiel : le Gamma GT ne dit pas tout. Il alerte, mais ne précise pas la cause. C’est pourquoi les examens complémentaires sont indispensables :
Analyses sanguines (ALAT, ASAT, PAL, bilirubine, albumine, bilan lipidique).
Examens d’imagerie (échographie, scanner, IRM, Fibroscan®).
Examens spécialisés (biopsie, sérologies virales).
Transition : Mais au-delà des examens, il faut se poser une question clé : que puis-je faire, moi, pour améliorer la santé de mon foie ? La réponse tient souvent dans les habitudes de vie : réduire l’alcool, équilibrer l’alimentation, perdre du poids, être suivi par un professionnel.
1. La responsabilité partagée
Le médecin a un rôle de guide. Il prescrit les bons examens, interprète les résultats, oriente vers des spécialistes. Mais le patient a un rôle actif. C’est lui qui choisit de modifier son mode de vie, de suivre un traitement, d’accepter un accompagnement.
Ce duo médecin-patient est la clé d’une prise en charge réussie. Ignorer un Gamma GT élevé revient à retarder un diagnostic parfois grave, alors qu’agir tôt permet d’éviter des complications.
2. Le rôle de l’accompagnement numérique
Aujourd’hui, la technologie offre de nouveaux outils pour accompagner les patients. Une application comme Option Zero permet de : - prendre conscience de sa consommation, - la suivre objectivement, - ajuster ses habitudes sans pression extérieure.
3. En résumé
- Un Gamma GT élevé n’est pas un diagnostic, mais un signal d’alerte.
- Les examens complémentaires sont essentiels pour comprendre la cause.
- L’accompagnement médical, nutritionnel et addictologique fait la différence.
- Des solutions concrètes existent pour agir, comme l’application Option Zero.
Message final : Ne laissez pas un chiffre isolé décider pour vous. Consultez, faites les bons examens, agissez. Votre santé hépatique mérite votre attention dès maintenant.